La massima autorità europea in tema di rianimazione cardiopolmonare, ovvero ERC (European Resuscitation Council) ha presentato le linee guida 2021 inerenti questa tematica, le quali vanno a toccare tutti gli aspetti della rianimazione cardiopolmonare.
Messaggi chiave
ERC 2021: PLS
- Utilizzare un approccio ABCDE come linguaggio comune, lavorando in squadra e con competenza
- Titolare l’ossigenoterapia al raggiungimento di una SpO2 94-98%; solo se impossibile da misurare, avviare un flusso elevato di O2 in base ai segni di insufficienza circolatoria/respiratoria
- In caso di shock somministrare uno o più boli di fluidi di 10 ml/kg di cristalloidi o prodotti sanguigni (preferibilmente bilanciati). Rivalutare dopo ogni bolo e somministrare precocemente farmaci vasoattivi
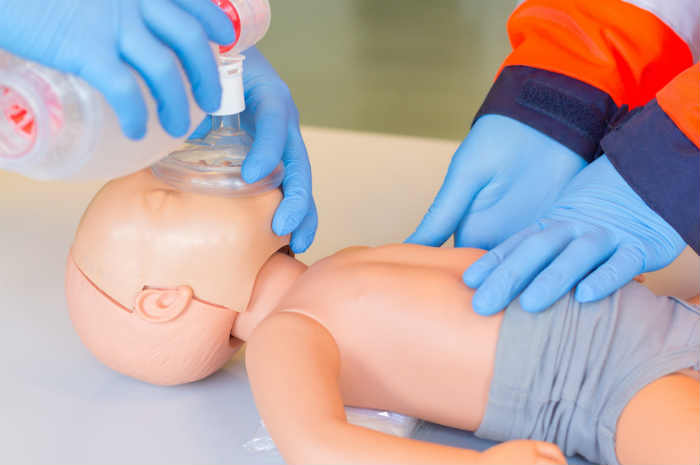
- Per il supporto vitale di base, utilizzare l’algoritmo PBLS (ABC - 15: 2) se addestrato a farlo. Sia il miglioramento della qualità della RCP che la limitazione del tempo di pausa sono considerati cruciali. Considerare sempre la sicurezza del fornitore
- Per il supporto vitale avanzato, utilizzare l’algoritmo PALS. Cercare e trattare attivamente le cause reversibili, utilizzando la ventilazione bocca/maschera a 2 operatori come supporto ventilatorio di prima linea. Solo se intubato, fornire una ventilazione asincrona a un tasso dipendente dall’età (10-25/min)
Evidenze e raccomandazioni chiave ERC 2021
Ad eccezione dei neonati, tutti i bambini di età compresa tra 0 e 18 anni sono trattati al meglio dalle linee guida pediatriche e le linee guida per adulti possono essere utilizzate per i pazienti che sembrano adulti. Nei bambini vanno sempre eseguite o condotte solamente procedure per le quali si è sufficientemente competenti, con un’autoriflessione basata su conoscenze, abilità, attitudini, competenze e formazione continua.
Tutti i bambini a rischio di malattie o lesioni gravi sono meglio avvicinati in un modo ABCDE basato sulla fisiopatologia graduale e un approccio basato sul team migliora le prestazioni e i risultati. È inoltre necessaria una strategia strutturata per l’attuazione e la valutazione continua. In riferimento alla gestione di A-B (airway – breathing), la somministrazione di eccessivo ossigeno supplementare comporta rischi indefiniti e necessità di risorse, ma va tenuto in considerazione anche il rischio di ipossiemia involontaria in caso di ossigenoterapia conservativa.
Attualmente non esistono prove a supporto dell’ossigeno preventivo nei bambini senza segni o rischio immediato di ipossiemia o shock. Per questo motivo, se possibile, titolare la normossiemia; in questo va considerato come potrebbero essere necessari aggiustamenti per condizioni croniche o ARDS grave. La somministrazione di ossigeno ad alto flusso alla cieca va adottata per i bambini che presentano insufficienza respiratoria o circolatoria.
Come guida all’ossigenoterapia, la FiO2 va titolata al raggiungimento di una a SpO2 di 94-98%; solo se impossibile da misurare, va avviato un flusso elevato di ossigeno in base ai segni di insufficienza circolatoria/respiratoria.
Procedendo con l’approccio ABC, per quanto riguarda la gestione di C (circulation) l’insufficienza circolatoria non è una malattia: il trattamento deve essere adattato all’individuo (eziologia, fisiopatologia, età, contesto, comorbilità, risorse, ecc.). La somministrazione di fluidi è fondamentale in molti pazienti con shock, ma il sovraccarico di liquidi avrà un impatto negativo sull’esito, motivo per il quale una rivalutazione tempestiva è fondamentale.
Per un effetto prolungato sulla perfusione, nella maggior parte dei pazienti con shock, anche quelli con ipovolemia sottostante, i farmaci vasoattivi precoci sono obbligatori. Per questi motivi, in caso di shock vanno somministrati uno o più boli di fluidi al dosaggio di 10 ml/kg di cristalloidi o prodotti sanguigni (preferibilmente bilanciati), rivalutando la condizione dopo ogni bolo. I farmaci vasoattivi vanno somministrati precocemente.
Rispetto al supporto vitale pediatrico di base (P-BLS), l’algoritmo specifico continua a sottolineare l’importanza dell’ossigenazione e della ventilazione come parte integrante della rianimazione cardiopolmonare. Nelle linee guida 2021, inoltre, non viene più espresso il concetto di "dovere di risposta", ma solamente della necessità di "formazione in PBLS".
Coloro che sono addestrati dovrebbero usare l’algoritmo P-BLS e utilizzare la ventilazione in pallone/maschera a due operatori per erogare le ventilazioni. Per limitare il tempo di non compressione ed essere più uniformi, subito dopo le 5 ventilazione di soccorso si procede con le compressioni toraciche, a meno che non ci siano chiari segni di circolazione. Qualora da soli, prima di procedere i soccorritori dovrebbero prima chiedere aiuto e poi iniziare le manovre di rianimazione. Le compressioni di buona qualità possiedono buone velocità, profondità e tempo di risalita.
Un singolo soccorritore addestrato preferibilmente dovrà utilizzare una tecnica di avvolgimento con due pollici per le compressioni toraciche del neonato, avendo cura di evitare una risalita dopo la compressione incompleta. Per il supporto vitale di base utilizzare dunque l’algoritmo PBLS (ABC - 15: 2) se addestrati a farlo. Sia il miglioramento della qualità della rianimazione cardiopolmonare che la limitazione del tempo di pausa dalle compressioni sono considerati cruciali.
Per quanto concerne infine il supporto vitale pediatrico avanzato (PALS), l’algoritmo specifico continua a sottolineare l’importanza della defibrillazione precoce nel caso di ritmi defibrillabili mediante l’adozione di elettrodi autoadesivi e la defibrillazione a 4J/kg); in caso di dubbia il ritmo va considerato come defibrillabile.
Oltre a ciò, è necessario prendere in considerazione l’aumento graduale della dose per FV/TV senza polso refrattaria (≥ 6 shock) e un approccio con shock cumulativi è consigliato solo nel caso in cui l’arresto cardiaco sia testimoniato e la defibrillazione sia immediatamente disponibile, oppure nei casi in cui i soccorritori stiano ancora indossando i DPI.
Attualmente non esiste un singolo fattore che possa essere utilizzato come bersaglio isolato né come argomento prognostico; tuttavia, la prognosi può essere chiaramente influenzata dal riconoscimento e dal trattamento aggressivo delle cause reversibili. La ventilazione pallone/maschera a due operatori è il modo migliore per gestire le vie aeree durante la rianimazione cardiopolmonare avanzata e solamente nei casi in cui è posizionato un tubo tracheale vanno fornite compressioni continue e la ventilazione deve essere erogata ai limiti inferiori rispetto al normale per l’età: 10 (> 12 anni) - 15 (8-12 anni) - 20 (1-8 anni) - 25 (< 1 anno).

















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?